Ten artykuł jest Twoim przewodnikiem po skomplikowanym, ale kluczowym procesie leczenia zakażenia bakterią Helicobacter pylori. Dowiesz się z niego, jak prawidłowo przyjmować leki, by terapia była skuteczna, jak radzić sobie z potencjalnymi skutkami ubocznymi oraz co robić po zakończeniu kuracji, aby cieszyć się trwałym zdrowiem. Przystępne wskazówki pomogą Ci poczuć się pewniej i przejąć kontrolę nad procesem leczenia.
Skuteczna eliminacja Helicobacter pylori zależy od ścisłego przestrzegania zaleceń lekarskich.
- Terapia H. pylori zazwyczaj trwa 10-14 dni i wymaga przyjmowania kilku leków jednocześnie.
- Leki przyjmuj przed lub po posiłkach, w zależności od ich rodzaju, zawsze popijając wodą.
- W przypadku pominięcia dawki, przyjmij ją jak najszybciej, chyba że zbliża się pora kolejnej dawki wtedy pomiń ją i nie podwajaj.
- Probiotyki są kluczowe w łagodzeniu skutków ubocznych antybiotykoterapii, przyjmuj je z 2-3 godzinnym odstępem od antybiotyków.
- Unikaj alkoholu, tłustych potraw i kawy; postaw na dietę lekkostrawną i bogatą w antyoksydanty.
- Skuteczność leczenia potwierdzaj testem oddechowym lub badaniem antygenu w kale, nie wcześniej niż 4 tygodnie po antybiotykach.
Dlaczego prawidłowe przyjmowanie leków jest kluczem do pokonania Helicobacter pylori?
Zdiagnozowanie zakażenia Helicobacter pylori to pierwszy krok. Drugi, równie ważny, to konsekwentne i prawidłowe przeprowadzenie terapii. Wiem z doświadczenia, że schematy leczenia mogą wydawać się skomplikowane, ale ich zrozumienie i ścisłe przestrzeganie zaleceń lekarskich jest absolutnie fundamentalne dla sukcesu. To nie tylko kwestia pozbycia się bakterii, ale także zapobiegania poważniejszym problemom zdrowotnym w przyszłości.
Terapia skojarzona czyli dlaczego musisz brać kilka leków naraz
Może Cię zaskoczyć, że leczenie Helicobacter pylori rzadko opiera się na jednym leku. Zazwyczaj jest to tak zwana terapia skojarzona, czyli jednoczesne przyjmowanie kilku różnych preparatów. Dlaczego? Bakteria H. pylori jest niezwykle wytrzymała i potrafi szybko rozwijać oporność na pojedyncze antybiotyki. Aby skutecznie ją wyeliminować, musimy działać na nią z różnych stron, stosując kombinację leków, które wzajemnie wzmacniają swoje działanie. Typowy schemat obejmuje inhibitory pompy protonowej (IPP), które zmniejszają kwasowość żołądka, oraz dwa lub więcej antybiotyków, które bezpośrednio niszczą bakterie. Czasem dołącza się również bizmut, który ma dodatkowe działanie bakteriobójcze i ochronne na błonę śluzową.
Oporność bakterii w Polsce wyścig z czasem, którego nie możesz przegrać
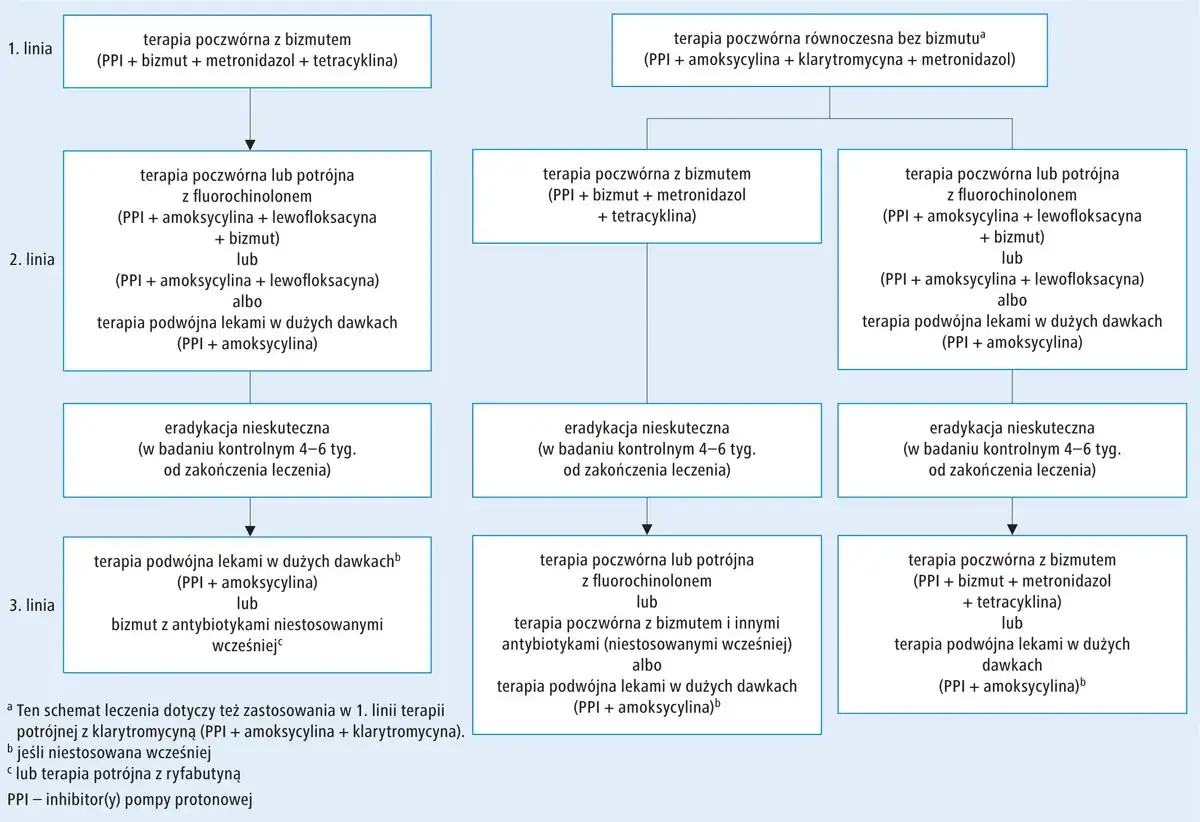
W Polsce, podobnie jak w wielu innych krajach, obserwujemy niestety narastającą oporność bakterii H. pylori na antybiotyki. To poważny problem, który sprawia, że leczenie staje się coraz większym wyzwaniem. Dane pokazują, że oporność na klarytromycynę wynosi około 46%, a na metronidazol nawet około 56%. To są alarmujące liczby! Właśnie dlatego nieprzestrzeganie zaleceń, a zwłaszcza przerywanie leczenia na własną rękę, jest tak ryzykowne. Każde takie działanie znacząco zwiększa szansę na niepowodzenie terapii i, co gorsza, przyczynia się do rozwoju dalszej oporności. W obliczu tej sytuacji, terapia poczwórna z bizmutem jest coraz częściej zalecana jako schemat pierwszego wyboru, ponieważ jej skuteczność jest mniej zależna od oporności na metronidazol.
Zrozum swój schemat leczenia co dokładnie przepisał Ci lekarz?
Kiedy masz przed sobą receptę, która zawiera kilka różnych leków, łatwo poczuć się zagubionym. Moim celem jest pomóc Ci zrozumieć, jakie leki zostały Ci przepisane i dlaczego każdy z nich odgrywa kluczową rolę w procesie eradykacji Helicobacter pylori. Wiedza to siła, a w tym przypadku siła do skutecznego wyleczenia.
Terapia poczwórna z bizmutem (np. Pylera) a terapia potrójna poznaj różnice
W leczeniu H. pylori najczęściej spotkasz się z dwoma głównymi schematami: terapią potrójną i terapią poczwórną z bizmutem. Terapia potrójna zazwyczaj składa się z inhibitora pompy protonowej (IPP) oraz dwóch antybiotyków, np. amoksycyliny i klarytromycyny. Była to kiedyś standardowa metoda, jednak ze względu na rosnącą oporność bakterii, jej skuteczność maleje. Dlatego w Polsce coraz częściej stosuje się terapię poczwórną z bizmutem, która jest obecnie zalecana jako pierwsza linia leczenia. Przykładem takiego leku jest Pylera, która w jednej kapsułce zawiera cytrynian bizmutu, metronidazol i tetracyklinę. Do tego zawsze dołącza się inhibitor pompy protonowej (np. omeprazol). Ta kombinacja leków działa synergistycznie, zwiększając szanse na całkowite wyeliminowanie bakterii.
Rola poszczególnych leków: antybiotyki, inhibitory pompy protonowej (IPP) i bizmut
- Antybiotyki: To główni "zabójcy" bakterii. Ich zadaniem jest bezpośrednie niszczenie komórek Helicobacter pylori. W zależności od schematu, mogą to być metronidazol, tetracyklina, amoksycylina czy klarytromycyna.
- Inhibitory Pompy Protonowej (IPP): Leki takie jak omeprazol (np. Texibax) czy pantoprazol zmniejszają wydzielanie kwasu solnego w żołądku. To kluczowe z dwóch powodów: po pierwsze, niższe pH sprzyja lepszemu działaniu niektórych antybiotyków, a po drugie, pozwala błonie śluzowej żołądka na regenerację, co jest ważne w łagodzeniu objawów i gojeniu ewentualnych nadżerek czy wrzodów.
- Bizmut: Preparaty z bizmutem (np. Ulcamed), często w formie cytrynianu bizmutu, mają wielokierunkowe działanie. Są bakteriobójcze, chronią błonę śluzową żołądka, tworząc na niej warstwę ochronną, a także wzmacniają działanie antybiotyków, co jest szczególnie cenne w walce z opornymi szczepami.
Jak długo potrwa leczenie i dlaczego nie wolno przerywać go na własną rękę?
Standardowy czas trwania leczenia Helicobacter pylori to zazwyczaj 10 do 14 dni. Wiem, że to może wydawać się długo, zwłaszcza gdy pojawiają się skutki uboczne, ale muszę to podkreślić: absolutnie nie wolno przerywać kuracji na własną rękę! Nawet jeśli poczujesz się lepiej i objawy ustąpią, bakterie mogą nadal bytować w Twoim organizmie. Przedwczesne zakończenie leczenia to prosta droga do nawrotu infekcji, a co gorsza, do rozwoju lekooporności. Wtedy kolejne próby leczenia będą znacznie trudniejsze i mniej skuteczne. Zaufaj mi, lepiej przejść przez to raz, a dobrze.Jak przyjmować leki na Helicobacter? Praktyczny plan dnia krok po kroku
Organizowanie przyjmowania leków może być wyzwaniem, zwłaszcza gdy masz do czynienia z kilkoma preparatami o różnych zasadach dawkowania. Przygotowałam dla Ciebie praktyczny przewodnik, który pomoże Ci ułożyć sobie plan dnia i zminimalizować ryzyko pomyłek. Pamiętaj, że to przykład zawsze kieruj się indywidualnymi zaleceniami swojego lekarza i informacjami z ulotki.
Rano, w południe, wieczorem przykładowy harmonogram dawkowania
Poniżej przedstawiam przykładowy harmonogram, bazując na popularnym schemacie z lekiem Pylera i inhibitorem pompy protonowej. Pamiętaj, że to tylko wzór, który musisz dostosować do swoich indywidualnych zaleceń.
| Pora Dnia | Leki | Uwagi |
|---|---|---|
| Rano (30 min przed śniadaniem) | 1 kapsułka IPP (np. omeprazol) | Przyjmij na czczo, popijając wodą. |
| Śniadanie (po posiłku) | 3 kapsułki Pylera | Popij dużą ilością wody. |
| Obiad (po posiłku) | 3 kapsułki Pylera | Popij dużą ilością wody. |
| Kolacja (po posiłku) | 3 kapsułki Pylera | Popij dużą ilością wody. |
| Przed snem (po posiłku, 30 min przed snem) | 3 kapsułki Pylera | Popij dużą ilością wody. |
| Wieczór (30 min przed kolacją lub przed snem) | 1 kapsułka IPP (np. omeprazol) | Przyjmij na czczo lub przed ostatnim posiłkiem, popijając wodą. |
Przed, w trakcie czy po posiłku? Kluczowe zasady dla każdego typu leku
To, kiedy przyjmujesz lek w stosunku do posiłku, ma ogromne znaczenie dla jego wchłaniania i skuteczności. Oto ogólne zasady:
- Inhibitory Pompy Protonowej (IPP), takie jak omeprazol, należy przyjmować 30 minut przed posiłkiem, zazwyczaj przed śniadaniem i kolacją. Dzięki temu lek ma czas, aby zadziałać i skutecznie zablokować produkcję kwasu, zanim zaczniesz jeść.
- Antybiotyki (np. amoksycylina, metronidazol, tetracyklina) często zaleca się przyjmować po posiłku. Dlaczego? Głównie po to, aby zmniejszyć ryzyko podrażnienia żołądka i zminimalizować nudności, które są częstym skutkiem ubocznym.
- Preparaty z bizmutem (np. Ulcamed, składnik Pylery) zazwyczaj przyjmuje się około 30 minut przed posiłkami. Pamiętaj, aby popijać je wodą i unikać łączenia ich bezpośrednio z innymi lekami.
Czym popijać leki, a czego unikać? (Woda vs. mleko i soki)
Zawsze, ale to zawsze popijaj leki czystą wodą. To najbezpieczniejsza i najbardziej neutralna opcja, która nie wpływa na wchłanianie ani działanie leków. Unikaj popijania leków sokami (szczególnie grejpfrutowym, który może wchodzić w interakcje z wieloma lekami), kawą czy herbatą. Szczególną uwagę zwróć na produkty mleczne. Jeśli Twój schemat leczenia zawiera antybiotyki z grupy tetracyklin (jak w Pylerze), unikaj spożywania mleka i produktów mlecznych w tym samym czasie. Wapń zawarty w nabiale może osłabić ich wchłanianie. Zachowaj co najmniej 2-godzinny odstęp między przyjęciem tetracykliny a spożyciem produktów mlecznych. I najważniejsze: bezwzględnie zakazane jest spożywanie alkoholu podczas terapii metronidazolem (również składnik Pylery) oraz przez 24-72 godziny po jej zakończeniu. Może to wywołać tzw. reakcję disulfiramową, objawiającą się silnymi nudnościami, wymiotami, bólami głowy i kołataniem serca.
Co zrobić, gdy pominiesz dawkę? Bezpieczna instrukcja postępowania
Zdarza się, że zapomnisz o przyjęciu leku. To ludzkie, ale ważne jest, aby wiedzieć, jak postąpić w takiej sytuacji, by nie zaszkodzić terapii:
- Jeśli pominiesz dawkę, przyjmij ją jak najszybciej, gdy tylko sobie o tym przypomnisz.
- Jednakże, jeśli zbliża się już pora na kolejną dawkę (np. pozostała mniej niż połowa czasu do następnej dawki), pominiętą dawkę należy opuścić.
- Nigdy nie stosuj dawki podwójnej, aby "nadrobić" zaległości. Może to prowadzić do zwiększenia ryzyka wystąpienia skutków ubocznych.
Skutki uboczne leczenia jak sobie z nimi radzić i kiedy dzwonić do lekarza?
Leczenie Helicobacter pylori, choć skuteczne, bywa intensywne i może wiązać się z wystąpieniem pewnych działań niepożądanych. Chcę, żebyś wiedział, czego możesz się spodziewać i jak sobie z tym radzić. Pamiętaj, że wiele z tych objawów jest przejściowych i ustępuje po zakończeniu kuracji. Najważniejsze to nie panikować i wiedzieć, kiedy należy skonsultować się z lekarzem.
Najczęstsze dolegliwości: metaliczny smak, nudności, biegunka i czarny stolec co oznaczają?
Oto lista najczęściej zgłaszanych działań niepożądanych podczas leczenia H. pylori:
- Dolegliwości żołądkowo-jelitowe: Nudności, biegunka, bóle brzucha to jedne z najczęstszych objawów. Są one spowodowane działaniem antybiotyków na florę bakteryjną jelit oraz podrażnieniem błony śluzowej.
- Metaliczny posmak w ustach: Jest to bardzo typowy objaw, zwłaszcza przy antybiotykach zawierających metronidazol. Choć nieprzyjemny, jest całkowicie niegroźny i ustępuje po zakończeniu leczenia.
- Ciemne zabarwienie stolca: Jeśli przyjmujesz preparaty z bizmutem (np. Pylera), zauważenie ciemnego, a nawet czarnego stolca jest całkowicie normalne i niegroźne. Bizmut reaguje z siarkowodorem w jelitach, tworząc ciemne związki. Nie myl tego z krwawieniem z przewodu pokarmowego, które objawia się smolistymi, błyszczącymi stolcami.
- Inne: Mogą pojawić się również bóle głowy, zmęczenie, bezsenność, a także biały nalot na języku. To wszystko są zazwyczaj łagodne i przejściowe objawy.
Probiotyk Twój najważniejszy sojusznik w łagodzeniu objawów. Jaki wybrać i kiedy go przyjmować?
W obliczu intensywnej antybiotykoterapii, probiotyki stają się Twoim najważniejszym sojusznikiem. Ich rola jest nie do przecenienia pomagają łagodzić skutki uboczne, zwłaszcza biegunkę poantybiotykową, a co więcej, zwiększają szanse na powodzenie leczenia o około 10-14%! Najskuteczniejsze w kontekście eradykacji H. pylori okazały się szczepy takie jak Lactobacillus reuteri oraz Saccharomyces boulardii. Kluczowe jest jednak prawidłowe przyjmowanie probiotyku: zawsze zachowaj co najmniej 2-3 godzinny odstęp między przyjęciem probiotyku a antybiotyku. Dzięki temu antybiotyk nie zniszczy dobroczynnych bakterii, zanim zdążą one zadziałać.
Objawy alarmowe które skutki uboczne wymagają natychmiastowej konsultacji?
Chociaż większość skutków ubocznych jest łagodna, istnieją objawy, które powinny skłonić Cię do natychmiastowego kontaktu z lekarzem lub wezwania pogotowia. Nie ignoruj ich:- Silny, narastający ból brzucha, który nie ustępuje po przyjęciu leków przeciwbólowych.
- Krwawe wymioty lub wymioty przypominające fusy od kawy.
- Czarne, smoliste, błyszczące stolce (jeśli nie przyjmujesz bizmutu, który naturalnie zabarwia stolec na ciemno).
- Objawy silnej reakcji alergicznej: duszności, obrzęk twarzy, warg, języka lub gardła, nagła wysypka, pokrzywka, zawroty głowy.
- Wysoka gorączka (powyżej 38.5°C), która nie ustępuje.
- Znaczne osłabienie, omdlenia, silne kołatanie serca.
Dieta podczas eradykacji H. pylori co jeść, a czego unikać, by wspomóc kurację?
Dieta odgrywa niezwykle ważną rolę w procesie leczenia Helicobacter pylori. Odpowiednie odżywianie może nie tylko złagodzić dolegliwości żołądkowe i skutki uboczne leków, ale także wspomóc organizm w walce z infekcją i przyspieszyć regenerację błony śluzowej żołądka. To nie jest czas na eksperymenty kulinarne, ale na świadome wspieranie swojego zdrowia.
Produkty zakazane: alkohol, kawa, ostre przyprawy i tłuste potrawy
Podczas kuracji, a także przez pewien czas po niej, musisz być bardzo ostrożny z tym, co jesz i pijesz. Niektóre produkty mogą podrażniać żołądek i osłabiać działanie leków:
- Alkohol: Bezwzględnie zakazany, zwłaszcza jeśli przyjmujesz metronidazol (reakcja disulfiramowa). Unikaj go w trakcie terapii i co najmniej 24-72 godziny po jej zakończeniu.
- Potrawy tłuste, smażone, ostro przyprawione: Mogą nasilać nudności, bóle brzucha i zgagę. Są ciężkostrawne i obciążają układ pokarmowy.
- Kwaśne soki, kawa, mocna herbata, napoje gazowane: Działają drażniąco na błonę śluzową żołądka i mogą zwiększać wydzielanie kwasu.
- Produkty mleczne: Jak już wspomniałam, unikaj ich spożywania w tym samym czasie co antybiotyków z grupy tetracyklin. Zachowaj co najmniej 2-godzinny odstęp.
Twoi sprzymierzeńcy na talerzu: co warto włączyć do jadłospisu?
Skup się na produktach, które są łagodne dla żołądka i wspierają proces leczenia:
- Produkty bogate w antyoksydanty: Brokuły, zielona herbata, owoce jagodowe (np. borówki, maliny) mogą wspomagać walkę z bakterią i chronić komórki przed uszkodzeniami.
- Lekkostrawne białka: Chude mięso (drób bez skóry, indyk, królik), ryby (gotowane na parze, pieczone), jajka.
- Warzywa: Gotowane na parze lub pieczone, bez ostrych przypraw (np. marchew, dynia, ziemniaki, bataty).
- Owoce: Dojrzałe, bez skórki, najlepiej pieczone lub gotowane (np. jabłka, banany).
- Produkty zbożowe: Ryż, kasze (jaglana, jęczmienna, manna), pieczywo pszenne (najlepiej czerstwe).
Dieta lekkostrawna praktyczne porady i przykłady posiłków
Dieta lekkostrawna to podstawa podczas eradykacji H. pylori. Jej celem jest odciążenie układu pokarmowego i minimalizowanie podrażnień. Oto kilka praktycznych porad:
- Jedz często, ale małe porcje: Zamiast trzech dużych posiłków, postaw na 5-6 mniejszych. To zmniejszy obciążenie żołądka.
- Gotuj na parze, piecz, duś: Unikaj smażenia. Te metody obróbki cieplnej sprawiają, że potrawy są łatwiejsze do strawienia.
- Unikaj ostrych przypraw: Zamiast pieprzu czy chili, używaj łagodnych ziół, takich jak majeranek, oregano, koperek.
- Pij dużo wody: Regularne nawadnianie jest kluczowe dla prawidłowego funkcjonowania układu pokarmowego.
Przykładowe posiłki:
- Śniadanie: Owsianka na wodzie z tartym jabłkiem i szczyptą cynamonu, czerstwe pieczywo z chudą wędliną i pomidorem bez skórki.
- Obiad: Zupa krem z dyni (bez śmietany), gotowany filet z kurczaka z ryżem i gotowaną marchewką.
- Kolacja: Pieczona ryba z ziemniakami i brokułami na parze.
Koniec kuracji i co dalej? Kluczowe kroki po odstawieniu leków
Udało Ci się! Przeszedłeś przez całą kurację. To jednak nie koniec drogi. Teraz najważniejsze jest potwierdzenie sukcesu leczenia i zadbanie o odbudowę organizmu. To kluczowe, aby cieszyć się trwałym zdrowiem i uniknąć nawrotów.
Badanie kontrolne kiedy i jakie wykonać, by potwierdzić sukces leczenia?
Potwierdzenie skuteczności leczenia jest absolutnie niezbędne. Nie możesz zakładać, że bakteria została wyeliminowana tylko dlatego, że objawy ustąpiły. Badanie kontrolne należy wykonać nie wcześniej niż 4 tygodnie po zakończeniu przyjmowania antybiotyków i 2 tygodnie po odstawieniu leków z grupy IPP. Dlaczego tak długo? Ponieważ bakterie potrzebują czasu, aby się odrodzić (jeśli terapia była nieskuteczna), a leki muszą zostać całkowicie usunięte z organizmu, aby nie fałszowały wyników testów. Najbardziej wiarygodnymi metodami kontrolnymi są:
- Test oddechowy (urea breath test): Jest to nieinwazyjne i bardzo dokładne badanie, które wykrywa obecność enzymu ureazy produkowanego przez H. pylori.
- Badanie antygenu H. pylori w kale: Równie wiarygodne i nieinwazyjne badanie, które wykrywa fragmenty bakterii w próbce stolca.
Dlaczego test z krwi nie jest wiarygodny do oceny skuteczności terapii?
Często pacjenci pytają o testy z krwi, które wykrywają przeciwciała przeciwko Helicobacter pylori. Muszę jasno powiedzieć: testy z krwi nie są zalecane do oceny skuteczności terapii! Dlaczego? Ponieważ przeciwciała, które organizm wytworzył w odpowiedzi na infekcję, mogą pozostawać dodatnie we krwi przez wiele miesięcy, a nawet lat po skutecznym wyleczeniu. Oznacza to, że pozytywny wynik testu z krwi po zakończeniu leczenia nie świadczy o aktywnej infekcji, a jedynie o tym, że kiedyś miałeś kontakt z bakterią. Do potwierdzenia eradykacji potrzebne są metody, które wykrywają żywe bakterie.
Przeczytaj również: Amantadyna w Polsce: Tylko na receptę! Co musisz wiedzieć?
Jak skutecznie odbudować florę bakteryjną jelit po intensywnym leczeniu?
Intensywna antybiotykoterapia, choć niezbędna, niestety niszczy nie tylko złe, ale i dobre bakterie w jelitach. Odbudowa flory bakteryjnej jest kluczowa dla Twojego zdrowia i dobrego samopoczucia. Oto, co możesz zrobić:- Kontynuuj suplementację probiotykami: Nawet po zakończeniu antybiotykoterapii warto przez kilka tygodni kontynuować przyjmowanie probiotyków, szczególnie tych zawierających szczepy Lactobacillus i Bifidobacterium.
- Włącz do diety produkty fermentowane: Jogurty naturalne, kefiry, maślanki, kiszona kapusta, ogórki kiszone to naturalne źródła probiotyków, które pomogą zasiedlić jelita dobrymi bakteriami.
- Zadbaj o dietę bogatą w błonnik: Błonnik jest pożywką dla dobrych bakterii jelitowych. Włącz do jadłospisu pełnoziarniste produkty zbożowe, warzywa i owoce.
- Unikaj cukru i przetworzonej żywności: Mogą one sprzyjać rozwojowi niekorzystnych bakterii i grzybów w jelitach.

