Badanie moczu na posiew to niezwykle precyzyjne narzędzie diagnostyczne, które pozwala zidentyfikować konkretne drobnoustroje odpowiedzialne za zakażenia układu moczowego (ZUM). Zrozumienie jego celu, prawidłowe przygotowanie oraz umiejętność interpretacji wyników są kluczowe dla skutecznego leczenia i szybkiego powrotu do zdrowia. W tym artykule, jako Rozalia Błaszczyk, postaram się rozwiać wszelkie wątpliwości i dostarczyć kompleksowej wiedzy na ten temat, abyś mógł świadomie podejść do diagnostyki i leczenia.
Posiew moczu: klucz do precyzyjnej diagnozy i skutecznego leczenia infekcji dróg moczowych
- Posiew moczu to badanie mikrobiologiczne, które precyzyjnie identyfikuje patogeny (głównie bakterie, rzadziej grzyby) odpowiedzialne za zakażenia układu moczowego (ZUM).
- W około 90% przypadków za ZUM odpowiada bakteria *Escherichia coli*, ale badanie wykrywa także inne szczepy bakteryjne i drożdżaki.
- Badanie jest kluczowe przy objawach takich jak ból lub pieczenie podczas oddawania moczu, częstomocz, parcie na pęcherz czy ból w podbrzuszu.
- Antybiogram, wykonywany wraz z posiewem, pozwala dobrać "celowane" leczenie, określając wrażliwość wykrytych bakterii na konkretne antybiotyki.
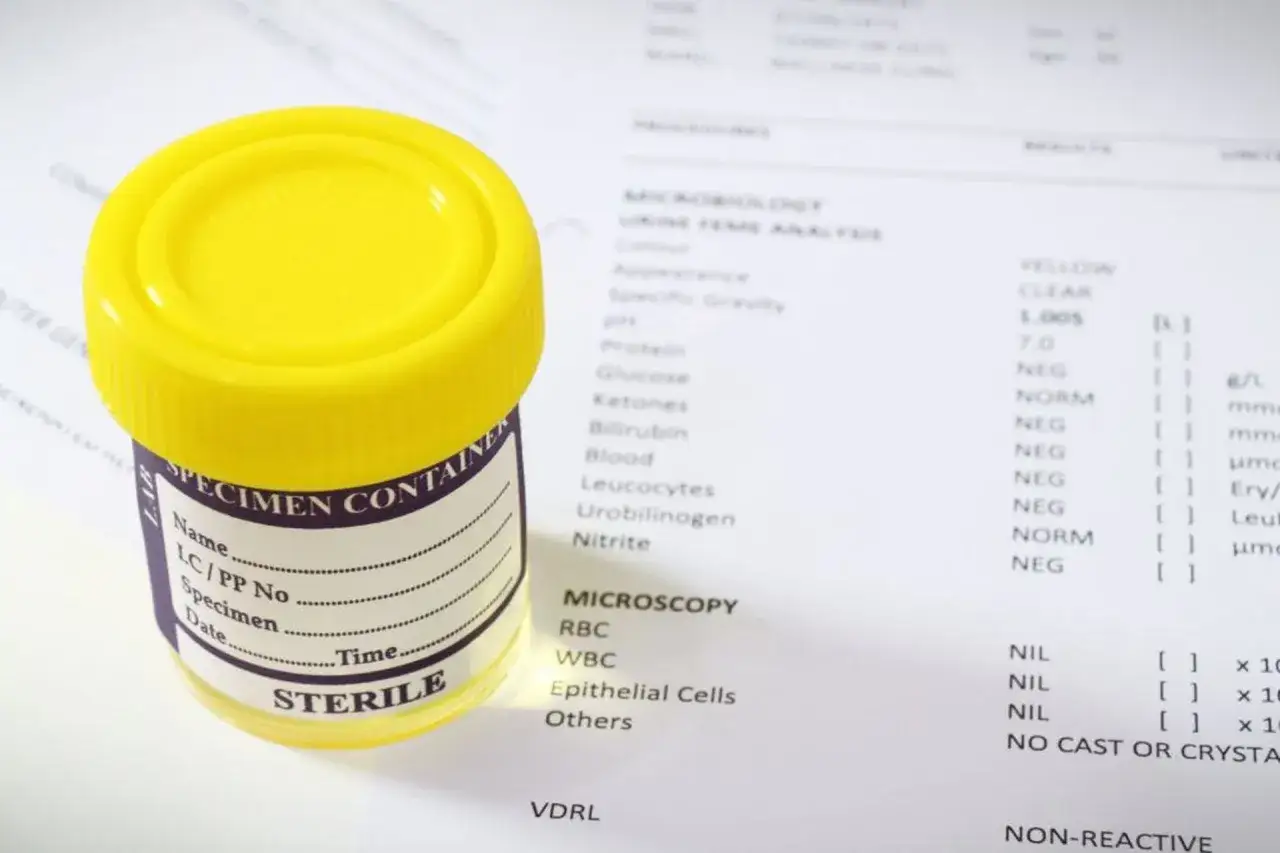
- Dla wiarygodności wyniku niezbędne jest prawidłowe pobranie próbki moczu z "środkowego strumienia" do jałowego pojemnika, po wcześniejszej higienie.
- Wynik dodatni z wartością ≥10^5 CFU/ml zazwyczaj wskazuje na infekcję, natomiast niższe wartości lub "flora mieszana" mogą świadczyć o zanieczyszczeniu próbki.
Masz niepokojące objawy? Sprawdź, dlaczego posiew moczu to kluczowe badanie diagnostyczne
Czym jest posiew moczu i dlaczego jest czymś więcej niż zwykłe badanie ogólne?
Kiedy mówimy o posiewie moczu, mamy na myśli specjalistyczne badanie mikrobiologiczne. Jego głównym celem jest wykrycie i dokładne zidentyfikowanie drobnoustrojów najczęściej bakterii, ale czasami także grzybów które mogą być przyczyną infekcji w układzie moczowym. Warto podkreślić, że mocz zdrowego człowieka jest fizjologicznie jałowy, co oznacza, że nie powinien zawierać żadnych drobnoustrojów. Wszelkie odchylenia od tej normy mogą wskazywać na problem.
Często pacjenci pytają mnie, czym posiew różni się od zwykłego badania ogólnego moczu. Różnica jest fundamentalna. Badanie ogólne ocenia ogólne parametry fizykochemiczne moczu, takie jak pH, ciężar właściwy, obecność białka czy glukozy, a także pozwala na mikroskopową ocenę osadu, gdzie można zauważyć krwinki białe, czerwone czy nabłonki. Może to zasugerować infekcję, ale nie wskaże jej konkretnego sprawcy. Posiew natomiast idzie o krok dalej identyfikuje konkretny gatunek bakterii (lub grzyba) i określa jego ilość. To jak różnica między stwierdzeniem, że w ogrodzie są chwasty, a dokładnym wskazaniem, że to perz i mniszek lekarski. Ta precyzja jest kluczowa dla skutecznego leczenia.Kiedy lekarz zleci Ci posiew moczu? Objawy, których nie wolno ignorować
Decyzja o zleceniu posiewu moczu najczęściej zapada, gdy pacjent zgłasza objawy sugerujące zakażenie układu moczowego. W mojej praktyce często spotykam się z poniższymi dolegliwościami, które są silnym sygnałem do wykonania tego badania:
- Ból lub pieczenie podczas oddawania moczu (dyzuria): To jeden z najbardziej charakterystycznych i uciążliwych objawów, który niemal zawsze wskazuje na podrażnienie lub stan zapalny cewki moczowej lub pęcherza.
- Częstomocz i nagłe, silne parcie na pęcherz: Masz wrażenie, że musisz iść do toalety co chwilę, a potrzeba jest tak nagląca, że trudno ją powstrzymać? To typowy sygnał infekcji.
- Uczucie niepełnego opróżnienia pęcherza: Nawet po wizycie w toalecie masz wrażenie, że pęcherz nie jest do końca pusty.
- Ból w podbrzuszu, okolicy lędźwiowej lub nad spojeniem łonowym: Ból może być różnie umiejscowiony, w zależności od tego, która część układu moczowego jest objęta infekcją. Ból w okolicy lędźwiowej może wskazywać na zakażenie nerek.
- Zmiana barwy (np. zmętnienie) lub nieprzyjemny zapach moczu: Mocz staje się mętny, ciemniejszy lub ma intensywny, niekiedy nieprzyjemny zapach.
- Obecność krwi w moczu (krwiomocz): Czasem widoczna gołym okiem, innym razem wykrywana jedynie w badaniu ogólnym moczu. Zawsze wymaga uwagi.
- Gorączka, dreszcze i ogólne złe samopoczucie: Te objawy, zwłaszcza w połączeniu z bólem w okolicy lędźwiowej, mogą świadczyć o poważniejszym zakażeniu, obejmującym nerki (odmiedniczkowe zapalenie nerek).
Oprócz tych typowych objawów, posiew moczu jest również badaniem przesiewowym, które rutynowo wykonuje się u kobiet w ciąży, nawet jeśli nie zgłaszają żadnych dolegliwości. Jest to niezwykle ważne, ponieważ bezobjawowe zakażenie układu moczowego w ciąży może prowadzić do poważnych powikłań. Ponadto, badanie to jest zlecane przed niektórymi zabiegami urologicznymi, aby upewnić się, że pacjent nie ma ukrytej infekcji, która mogłaby skomplikować procedurę.
Co dokładnie wykrywa badanie moczu na posiew? Poznaj listę najczęstszych winowajców infekcji
Dominujący gracz: dlaczego bakteria E. coli odpowiada za większość zakażeń?
Kiedy mówimy o zakażeniach układu moczowego, jedna bakteria zdecydowanie wysuwa się na pierwszy plan: Escherichia coli, powszechnie znana jako E. coli. To właśnie ona odpowiada za około 90% wszystkich przypadków ZUM. Dlaczego akurat ona? Odpowiedź jest prosta i wynika z jej naturalnego środowiska występowania. E. coli jest stałym, fizjologicznym mieszkańcem naszego jelita grubego. Niestety, ze względu na bliskość anatomiczną odbytu i cewki moczowej, zwłaszcza u kobiet, bakteria ta ma ułatwioną drogę do przedostania się do układu moczowego. Gdy już się tam znajdzie, potrafi skutecznie przylgnąć do ścianek pęcherza i cewki, wywołując stan zapalny. Jej dominująca rola w etiologii infekcji dróg moczowych sprawia, że jest to pierwszy patogen, którego szukamy w posiewie moczu.
Inne bakterie na celowniku: od Staphylococcus po Klebsiella
Choć E. coli jest najczęstszym sprawcą, nie jest jedynym. Posiew moczu jest w stanie zidentyfikować również inne bakterie, które mogą wywoływać zakażenia. Oto lista tych, które często pojawiają się w wynikach badań:
- Staphylococcus saprophyticus: Ta bakteria jest często spotykana u młodych, aktywnych seksualnie kobiet i jest drugą po E. coli najczęstszą przyczyną ZUM w tej grupie.
- Klebsiella spp.: Bakterie z rodzaju Klebsiella należą do rodziny Enterobacteriaceae. Często są związane z zakażeniami szpitalnymi, ale mogą również powodować infekcje u osób spoza środowiska medycznego, zwłaszcza u pacjentów z obniżoną odpornością.
- Proteus mirabilis: Jest to bakteria znana z produkcji enzymów rozkładających mocznik. Ten proces prowadzi do alkalizacji moczu i może sprzyjać powstawaniu kamieni nerkowych, co dodatkowo komplikuje leczenie infekcji.
- Enterococcus faecalis: Bakterie te naturalnie występują w przewodzie pokarmowym i mogą wywoływać ZUM, szczególnie u pacjentów hospitalizowanych, osób starszych lub z cewnikami.
- Pseudomonas aeruginosa: To patogen często związany z zakażeniami szpitalnymi, a także u pacjentów z długotrwale założonymi cewnikami moczowymi. Jest to bakteria, która może być trudna do leczenia ze względu na jej naturalną oporność na wiele antybiotyków.
Czy posiew moczu może wykryć grzyby? Rola drożdżaków w infekcjach układu moczowego
Tak, posiew moczu jest w stanie wykryć również infekcje grzybicze, choć są one znacznie rzadsze niż te bakteryjne. Najczęściej mamy do czynienia z drożdżakami z rodzaju Candida, a w szczególności z Candida albicans. Infekcje grzybicze układu moczowego nie są tak powszechne jak bakteryjne, ale mogą występować u konkretnych grup pacjentów. Mówię tu o osobach z obniżoną odpornością (np. po przeszczepach, zakażonych HIV), z cukrzycą, po długotrwałej antybiotykoterapii (która niszczy naturalną florę bakteryjną i sprzyja namnażaniu się grzybów) lub u tych, którzy mają założone cewniki moczowe. W takich przypadkach posiew moczu jest nieoceniony, ponieważ pozwala na trafną diagnozę i wdrożenie odpowiedniego leczenia przeciwgrzybiczego, które różni się od antybiotykoterapii.
Jak prawidłowo przygotować się do badania? Instrukcja krok po kroku, aby uniknąć błędnego wyniku
Jałowy pojemnik i higiena fundament wiarygodnego badania
Prawidłowe pobranie próbki moczu do posiewu to absolutna podstawa, aby wynik był wiarygodny i nie wprowadził lekarza w błąd. Zawsze powtarzam moim pacjentom: zacznij od jałowego pojemnika! Taki pojemnik kupisz w każdej aptece za niewielką kwotę. Jest on sterylny i zaprojektowany specjalnie do tego celu. Absolutnie nie wolno używać słoików, kubków czy innych domowych naczyń, ponieważ są one siedliskiem bakterii, które zanieczyściłyby próbkę i zafałszowały wynik.
Równie kluczowa jest dokładna higiena okolic intymnych tuż przed pobraniem próbki. Bakterie bytujące na skórze czy w okolicach ujścia cewki moczowej mogą łatwo przedostać się do próbki, dając fałszywie dodatni wynik. Dlatego tak ważne jest, aby dokładnie umyć te okolice ciepłą wodą z delikatnym mydłem, a następnie obficie spłukać samą wodą i delikatnie osuszyć czystym, jednorazowym ręcznikiem lub papierem toaletowym. Pamiętaj, aby ruchy myjące wykonywać od przodu do tyłu, zwłaszcza u kobiet, aby uniknąć przeniesienia bakterii z okolic odbytu.
Technika "środkowego strumienia" dlaczego jest tak ważna?
Technika pobierania moczu z tzw. "środkowego strumienia" to nie wymysł, ale naukowo uzasadniona metoda, która minimalizuje ryzyko zanieczyszczenia próbki. Jej celem jest zapewnienie, że analizowany mocz pochodzi bezpośrednio z pęcherza, a nie z początkowego odcinka cewki moczowej, gdzie mogą znajdować się bakterie z zewnątrz. Oto jak to zrobić krok po kroku:
- Przygotuj jałowy pojemnik, odkręć nakrętkę i odłóż ją wewnętrzną stroną do góry w czystym miejscu.
- Dokładnie umyj okolice intymne wodą z mydłem, a następnie spłucz i osusz, jak opisałam powyżej.
- Rozpocznij oddawanie moczu do toalety. Pierwsza porcja moczu (około 1-2 sekundy) służy do przepłukania cewki moczowej z ewentualnych zanieczyszczeń.
- Nie przerywając strumienia, podstaw jałowy pojemnik i zbierz środkową porcję moczu. Wystarczy około 50-100 ml, aby laboratorium miało wystarczającą ilość materiału do badania. Uważaj, aby nie dotknąć wewnętrznych ścianek pojemnika ani jego brzegów rękami, udami czy okolicami intymnymi.
- Pozostałą część moczu oddaj ponownie do toalety.
- Szczelnie zamknij pojemnik, starając się nie dotykać jego wnętrza ani krawędzi.
- Dostarcz próbkę do laboratorium jak najszybciej, najlepiej w ciągu 2 godzin od pobrania. Jeśli nie jest to możliwe od razu, przechowuj ją w lodówce (w temperaturze 2-8°C) maksymalnie do 24 godzin. Niska temperatura hamuje namnażanie się bakterii.
Najczęstsze błędy podczas pobierania próbki i jak ich unikać
Niestety, nawet przy najlepszych chęciach, łatwo popełnić błędy, które mogą zafałszować wynik posiewu. Oto najczęstsze z nich i moje wskazówki, jak ich uniknąć:
- Brak jałowego pojemnika: Używanie niejałowych naczyń wprowadza zanieczyszczenia, które mogą dać fałszywie dodatni wynik. Zawsze kupuj specjalny, jałowy pojemnik w aptece.
- Niedostateczna higiena: Brak dokładnego umycia okolic intymnych przed pobraniem skutkuje zanieczyszczeniem próbki bakteriami ze skóry. Zawsze dokładnie umyj i spłucz okolice intymne przed pobraniem.
- Pobranie pierwszej lub ostatniej porcji moczu: Te porcje zawierają najwięcej zanieczyszczeń z cewki moczowej i skóry. Zawsze stosuj technikę "środkowego strumienia".
- Dotykanie wewnętrznych ścianek pojemnika: Kontaminacja próbki bakteriami z rąk to częsty błąd. Zachowaj ostrożność i nie dotykaj wnętrza pojemnika ani jego brzegów.
- Zbyt długie przechowywanie próbki w niewłaściwej temperaturze: Bakterie mogą namnażać się w próbce, dając fałszywie dodatni wynik, nawet jeśli infekcji nie ma. Dostarcz próbkę szybko lub przechowuj w lodówce.
- Pobranie moczu w trakcie menstruacji: Krew menstruacyjna może zanieczyścić próbkę, utrudniając interpretację. W miarę możliwości odczekaj do zakończenia krwawienia.
Od próbki do wyniku: co dzieje się z Twoim moczem w laboratorium?
Hodowla bakterii, czyli dlaczego na wynik trzeba poczekać kilka dni
Kiedy Twoja próbka moczu trafia do laboratorium, rozpoczyna się fascynujący proces, który wymaga czasu i precyzji. Laborant nanosi niewielką ilość moczu na specjalne podłoża hodowlane, czyli płytki Petriego zawierające pożywki bogate w składniki odżywcze. Te podłoża są niczym "restauracja" dla bakterii stwarzają im idealne warunki do wzrostu i namnażania się. Płytki są następnie inkubowane w odpowiedniej temperaturze (zazwyczaj 37°C, czyli temperatura ludzkiego ciała) przez określoną liczbę godzin.
To właśnie ten etap hodowla bakterii jest powodem, dla którego na wynik posiewu moczu trzeba poczekać kilka dni, zazwyczaj do około 5 dni roboczych. Bakterie potrzebują czasu, aby namnożyć się do takiej liczby, by stworzyły widoczne kolonie, które można zidentyfikować pod mikroskopem i poddać dalszym testom. Cierpliwość jest tutaj kluczowa, ponieważ pośpieszne odczytanie wyniku mogłoby doprowadzić do przeoczenia patogenu lub błędnej identyfikacji. W mojej opinii, ten czas oczekiwania jest inwestycją w precyzyjną diagnozę i skuteczne leczenie.
Nie tylko wykrycie, ale i celowane leczenie potęga antybiogramu
Jeśli w posiewie moczu zostaną wykryte bakterie, kolejnym niezwykle ważnym krokiem jest wykonanie antybiogramu. Czym jest antybiogram? To test, który pozwala określić, na jakie antybiotyki dany szczep bakterii jest wrażliwy (czyli jaki antybiotyk go zwalczy), a na jakie jest oporny (czyli jaki antybiotyk nie zadziała). Po wyhodowaniu i zidentyfikowaniu bakterii, laboratorium umieszcza je na specjalnej płytce z krążkami nasączonymi różnymi antybiotykami.
Potęga antybiogramu polega na tym, że umożliwia on dobranie "celowanej" antybiotykoterapii. Zamiast stosować antybiotyk o szerokim spektrum działania, który może być nieskuteczny lub prowadzić do rozwoju oporności, lekarz może przepisać lek, który zadziała na konkretny szczep bakterii odpowiedzialny za Twoją infekcję. Dzięki temu leczenie jest znacznie bardziej efektywne, minimalizuje się ryzyko lekooporności (co jest globalnym problemem zdrowotnym!), skraca się czas trwania choroby i zwiększają szanse na szybkie wyleczenie bez powikłań. To właśnie antybiogram jest tym elementem, który pozwala mi, jako lekarzowi, dobrać optymalną terapię dla każdego pacjenta indywidualnie.
Jak czytać i rozumieć wyniki posiewu? Od tajemniczych cyfr do konkretnej diagnozy
Wynik ujemny (jałowy) powód do spokoju
Jeśli w Twoim wyniku posiewu moczu widnieje informacja o "ujemnym" lub "jałowym" posiewie, to jest to zazwyczaj powód do ulgi i spokoju. Oznacza to, że w pobranej próbce moczu nie stwierdzono wzrostu bakterii ani innych patogenów w ilościach znamiennych klinicznie. Taki wynik jest prawidłowy i świadczy o braku aktywnego zakażenia układu moczowego w momencie pobrania próbki. Pamiętaj jednak, że jeśli mimo ujemnego wyniku objawy nadal się utrzymują lub nasilają, zawsze należy skonsultować się z lekarzem. Może to oznaczać, że przyczyna dolegliwości leży gdzie indziej i wymaga dalszej diagnostyki.
Wynik dodatni co oznacza liczba bakterii (CFU/ml) i kiedy mówimy o infekcji?
Wynik dodatni posiewu moczu oznacza, że w próbce wykryto obecność drobnoustrojów. Kluczową informacją w takim wyniku jest liczba bakterii, podawana w jednostkach CFU/ml (ang. *Colony Forming Units per milliliter*), czyli jednostkach tworzących kolonie na mililitr. Wskazuje ona, ile żywych komórek bakteryjnych zdolnych do namnażania się znajdowało się w każdym mililitrze Twojego moczu.
Zazwyczaj, za tzw. bakteriomocz znamienny, czyli wskazujący na aktywne zakażenie układu moczowego, uznaje się wartość ≥10^5 CFU/ml jednego gatunku bakterii. Oznacza to, że w każdym mililitrze moczu wykryto co najmniej 100 000 jednostek tworzących kolonie. To jest właśnie ten próg, który najczęściej potwierdza infekcję. Wartości niższe, na przykład 10³-10⁴ CFU/ml, mogą być interpretowane różnie. Czasami świadczą o wczesnej fazie infekcji, kiedy bakterie nie zdążyły się jeszcze namnożyć do dużych ilości. Znacznie częściej jednak, szczególnie jeśli w próbce wykryto więcej niż jeden rodzaj bakterii, niższe wartości wskazują na zanieczyszczenie próbki podczas pobierania. Zawsze podkreślam, że ostateczna interpretacja tych liczb musi odbyć się w kontekście Twoich objawów klinicznych i ogólnego stanu zdrowia to zadanie dla lekarza.
Co oznacza wynik "flora mieszana" lub "zanieczyszczenie próbki"?
Czasami w wyniku posiewu moczu pojawia się informacja o "florze mieszanej" lub sugestia "zanieczyszczenia próbki". Co to właściwie znaczy? "Flora mieszana" oznacza, że w próbce wykryto wzrost kilku różnych rodzajów bakterii, często w niewielkich ilościach. Taki wynik, zwłaszcza bez dominacji jednego patogenu, bardzo rzadko świadczy o prawdziwej infekcji układu moczowego. Najczęściej jest to konsekwencja nieprawidłowego pobrania moczu na przykład niedostatecznej higieny okolic intymnych, pobrania moczu z pierwszej porcji lub dotknięcia pojemnika. Bakterie z zewnątrz, ze skóry czy okolic odbytu, dostają się wtedy do próbki i namnażają się na pożywkach, dając mylący wynik.
Podobnie jest z sugestią "zanieczyszczenia próbki". Laboratorium, widząc niespecyficzny wzrost wielu różnych drobnoustrojów lub bardzo niską ilość bakterii, często zaznacza, że wynik może być niewiarygodny. W takich sytuacjach, niestety, konieczne jest powtórzenie badania, aby uzyskać wiarygodny obraz i uniknąć błędnej diagnozy. Pamiętaj, że dokładność pobrania próbki ma bezpośredni wpływ na to, czy Twój wynik będzie użyteczny dla lekarza.
Mam wynik co dalej? Twoje kolejne kroki w drodze do zdrowia
Rola lekarza w interpretacji wyniku i planowaniu leczenia
Otrzymałeś wynik posiewu moczu i być może masz już pewne przemyślenia na jego temat. Jednak chcę to jasno podkreślić: ostateczna interpretacja wyniku posiewu moczu zawsze należy do lekarza. Dlaczego? Ponieważ lekarz patrzy na znacznie szerszy obraz. Bierze pod uwagę nie tylko sam wynik laboratoryjny rodzaj wykrytych bakterii, ich ilość (CFU/ml) oraz niezwykle ważny antybiogram ale także Twoje objawy kliniczne, historię choroby, inne schorzenia, na które cierpisz, oraz wszelkie czynniki ryzyka. Na przykład, inna będzie interpretacja u kobiety w ciąży, a inna u mężczyzny z powiększonym gruczołem krokowym.
To właśnie na podstawie tej kompleksowej analizy lekarz jest w stanie postawić trafną diagnozę i dobrać najskuteczniejsze i najbezpieczniejsze leczenie. Jeśli w posiewie wykryto bakterie, antybiogram jest dla niego mapą, która wskazuje, jaki antybiotyk zadziała, a jaki nie. Dzięki temu leczenie jest celowane, co minimalizuje ryzyko niepowodzenia terapii i rozwój lekooporności.
Przeczytaj również: APTT: Klucz do zdrowia krwi. Zrozum wyniki badania!
Dlaczego leczenie "na własną rękę" jest niebezpieczne?
W dobie łatwego dostępu do informacji i niestety, czasem także do leków bez recepty (zwłaszcza za granicą), pokusa leczenia się "na własną rękę" może być duża. Jednak w przypadku zakażeń układu moczowego, a szczególnie antybiotykoterapii, jest to działanie wyjątkowo niebezpieczne i odradzam je z całą stanowczością.
Oto dlaczego:
- Niewłaściwy dobór leku: Bez znajomości konkretnego patogenu i jego wrażliwości (czyli bez antybiogramu), istnieje ogromne ryzyko, że zastosujesz antybiotyk, który nie zadziała na Twoją bakterię. To nie tylko strata czasu, ale także narażanie się na powikłania.
- Rozwój oporności bakterii: Niewłaściwe stosowanie antybiotyków (np. zbyt niskie dawki, zbyt krótki czas leczenia) to główna przyczyna rozwoju lekooporności. Bakterie stają się odporne na leki, a w przyszłości leczenie może być znacznie trudniejsze lub wręcz niemożliwe.
- Maskowanie objawów: Częściowo skuteczny antybiotyk może złagodzić objawy, ale nie wyleczyć infekcji. Może to zamaskować poważniejsze schorzenie, które będzie rozwijać się w ukryciu.
- Niepożądane skutki uboczne: Każdy lek, w tym antybiotyk, może powodować działania niepożądane. Lekarz dobiera lek, biorąc pod uwagę Twój stan zdrowia i ewentualne przeciwwskazania. Samoleczenie może prowadzić do niepotrzebnego ryzyka.
Dlatego zawsze apeluję: nie eksperymentuj ze swoim zdrowiem. Skonsultuj się z lekarzem, który jako jedyny może postawić trafną diagnozę i zaplanować bezpieczne oraz skuteczne leczenie. Twoje zdrowie jest najważniejsze, a profesjonalna opieka medyczna to najlepsza droga do jego odzyskania.

